在皮肤疾病的领域中,玫瑰糠疹与梅毒是两种截然不同的疾病,尽管它们都可能在皮肤上引起一定的症状,但其病因、临床表现、治疗方法及预后均存在显著差异。本文旨在深入探讨玫瑰糠疹与梅毒之间的区别,并详细阐述玫瑰糠疹的症状特点。
一、玫瑰糠疹与梅毒的基本区别
1. 病因不同
玫瑰糠疹:玫瑰糠疹的确切病因尚不完全清楚,但普遍认为与病毒感染有关,特别是人类疱疹病毒6型(HHV-6)和7型(HHV-7)被认为是主要的致病因素。此外,免疫功能紊乱、药物过敏等也可能在玫瑰糠疹的发病中起一定作用。
梅毒:梅毒则是由梅毒螺旋体(Treponema pallidum)感染引起的一种性传播疾病。主要通过性接触传播,也可通过母婴传播和血液传播。梅毒螺旋体侵入人体后,会在皮肤黏膜下繁殖,引起一系列的临床表现。
2. 临床表现差异
玫瑰糠疹:典型表现为躯干和四肢近端出现大小不等的玫瑰色斑疹,上覆有糠状鳞屑。这些皮疹通常呈椭圆形或环状,边缘稍隆起,中心有细碎的鳞屑,颜色多为淡红色或黄褐色。患者多无自觉症状或有轻度瘙痒。此外,部分患者在发病前可有前驱症状,如低热、头痛、全身不适等。
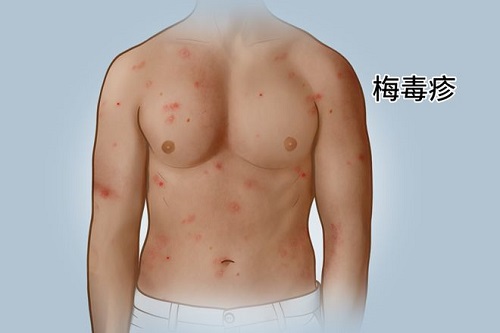
梅毒:梅毒的临床表现复杂多样,根据病程可分为三个阶段。一期梅毒主要表现为硬下疳和淋巴结肿大;二期梅毒可出现全身性皮疹,包括斑疹、丘疹、脓疱疹等,这些皮疹多无瘙痒或仅有轻微瘙痒,且可遍布全身;三期梅毒则可出现皮肤树胶肿、心血管梅毒、神经梅毒等严重并发症。
3. 实验室检查与诊断
玫瑰糠疹:诊断主要依据临床表现,必要时可进行组织病理学检查以确诊。实验室检查一般无特异性改变,但部分患者可出现外周血白细胞轻度升高或淋巴细胞增多。
梅毒:诊断需结合临床表现、体格检查、血清学试验和暗视野显微镜检查等。血清学试验包括非梅毒螺旋体抗原试验(如RPR、TRUST)和梅毒螺旋体抗原试验(如TPPA、TPHA),两者均为阳性时可确诊为梅毒。暗视野显微镜检查可直接观察到梅毒螺旋体。
4. 治疗与预后
玫瑰糠疹:多数玫瑰糠疹具有自限性,病程一般为6~8周,少数患者可持续数月甚至数年不愈。治疗以减轻症状和缩短病程为目的,可外用炉甘石洗剂、糖皮质激素软膏等缓解症状,严重者可口服抗组胺药或维生素C等。预后良好,一般不留瘢痕。
梅毒:梅毒的治疗需早期、足量、规则用药。首选青霉素类药物,如苄星青霉素、普鲁卡因青霉素等。对青霉素过敏者可选用头孢曲松、四环素类或大环内酯类药物。治疗应足疗程进行,并定期随访血清学试验以评估疗效。梅毒的预后取决于治疗时机和治疗方法,早期梅毒经规范治疗后可彻底治愈,晚期梅毒则难以逆转已造成的组织器官损害。
二、玫瑰糠疹的症状详解
1. 前驱症状
部分患者在发病前1~3周可出现前驱症状,如低热、头痛、全身不适、咽痛、淋巴结肿大等。这些症状一般较轻且短暂,易被忽视。
2. 典型皮疹
玫瑰糠疹的典型皮疹为玫瑰色斑疹,多出现在躯干和四肢近端。这些皮疹呈椭圆形或环状,边缘稍隆起,中心有细碎的鳞屑。颜色多为淡红色或黄褐色,大小不一,直径可达2~5cm或更大。皮疹长轴与皮纹一致,可伴有不同程度的瘙痒。
3. 病程发展
玫瑰糠疹的病程一般为6~8周,但也有部分患者可持续数月甚至数年不愈。在病程中,皮疹的数量和范围可逐渐增多扩大,但病情一般呈波动性进展。部分患者在皮疹消退后可遗留暂时性色素沉着或色素减退斑。
4. 特殊类型
少数患者可出现特殊类型的玫瑰糠疹,如巨大型玫瑰糠疹、水疱型玫瑰糠疹等。这些特殊类型的玫瑰糠疹在临床表现上有所不同,但治疗原则与普通型相似。
结语
综上所述,玫瑰糠疹与梅毒是两种截然不同的皮肤疾病。通过对其病因、临床表现、实验室检查与诊断以及治疗与预后的详细分析,我们可以清晰地认识到两者之间的区别。对于玫瑰糠疹患者而言,了解其症状特点有助于早期发现和诊断疾病,从而采取适当的治疗措施以减轻症状和缩短病程。同时,对于任何疑似梅毒的症状,应及时就医进行规范诊断和治疗以避免病情恶化。